기사의 의료 전문가
새로운 간행물
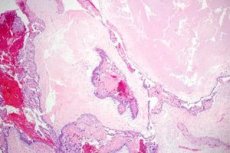
Trophoblastic (임신) 질병은 trophoblast에서 파생 된 임신 관련 proliferative anomalies의 스펙트럼에 대한 일반적인 용어입니다. Trophoblastic 질병의 중요한 징후는 황소 난소 낭종의 형성, 경우의 50 %에서 발생합니다. 대부분의 환자는 큰 크기에 도달 할 수 있고 복강 전체를 채울 수있는 양측 황도 낭종을 가지고 있습니다.
조짐 영양 융기 질환
Trophoblastic 질환의 주요 증상 - 무월경 후 자궁 출혈, 때로는 투명 한 내용으로 많은 거품의 릴리스와 함께.
Trophoblastic 질병의 다른 증상 :
- 초기의 조증 (구역, 구토), 자간전증;
- 자궁의 크기가 예상 임신 기간을 초과합니다.
- 질 검사와 함께 - 기대되는 임신보다 긴 turgular consistence의 자궁;
- 자궁의 촉진 (큰 크기 - 태아의 흔적이 없음);
- 심계항진 및 태아 움직임의 부재;
- 자궁 내 태아의 징후 없음 (초음파에 따라);
- 소변 및 혈액 인간 융모 성 생식선 자극 호르몬 정량적 검출 (몰 임신 융모 성 성선 자극 호르몬의 수준은 정상 임신 속도를 초과하는 50-100 배).
- chorion carcinoma의 발달과 함께 하복부에서 통증;
- 종양 전이의 현저한 국소화에 의한 증상 (객혈, 신경 증상 등).
양식
Trophoblastic 질병은 다음을 포함한다 :
- 방광, 스키드,
- 침략적인 (악성) 스키드,
- horionkartsinomu,
- 태반 부위의 융모 종양.
울퉁불퉁 한 표류
방광 골격은 부종과 양 태반 층의 증식과 함께 태반 융모의 증가를 특징으로합니다. 그것은 2 가지 종류가 있습니다 - 전체 및 부분; 후자는 손상되지 않은 융모와 함께 태아 또는 그 부분의 존재에 의해 구별됩니다.
침략성 미끄럼 방지 - 자궁 근의 발아, 영양 포자의 증식 및 융모의 태반 구조 보존과 함께 방광 표류.
거품이 일그러져 황체 낭포가 처음 2 주 이내에 나타날 수 있습니다. 그들의 존재는 불리한 예후의 신호로 작용합니다. 황체 낭종의 역 발달은 3 개월 이내에 발생합니다. 방광을 제거한 후
태반 부위의 영양 모세포종
태반 부위의 영양 융기 성 종양은 태반의 영양막 세포에서 발생하며 주로 세포 영양 포자 세포로 구성되어 있으며 악성 종양이 매우 낮고 높습니다.
 [16]
[16]
horionkartsinoma
임신과 관련된 Horionkartsinoma는 cyto-와는 syncytiotrophoblast, t. E. 영양막 세포의 두 층, 자궁 현지화 가장 자주,이 발생할 수 있습니다 동안 정상 또는 병적 임신의 완료 후 모두 (낙태, 유산, 출생, 낭포 성에서 발생 표류, 자궁외 임신). 자궁외 임신의 경우에는 튜브 또는 매우 드문 난소에 지역화됩니다. Horionkartsinoma 난소는 그렇지 임신과 관련된 세포 종양 생식에 관한되어 생식 세포 개발할 수 (m. 예. 융모 아니다).
거시적 horionkartsinoma가 자궁 내강의 내부 표면 상에 위치 결절성 종양의 형태 일 수 있고, 인트라 근육, 언더 커버 성장 또는 확산의 형태 액성. 종양은 짙은 자주색이고, 부드러운 일관성을 지니 며, 혈관을 포함하지 않으며, 값은 0.5에서 12 또는 그 이상의 센티미터입니다. 대부분의 경우, 그것은 점막하에 위치하고 있습니다.
현미경으로는 chorionic carcinoma에는 syncytial, cytotrophoblastic 및 mixed의 3 가지 histotypes가 있습니다. 특징은 융모 상피의 침범, 괴사와 출혈의 광범위한 분야, Langhans 세포의 고립 된 클러스터입니다.
진단 영양 융기 질환
Trophoblastic 질병의 진단은 자료에 근거를 둔다 :
- anamnesis;
- 임상 시험;
- ray, histological 및 호르몬 연구 방법.
임상 적으로 중요 : 질내 사정, 질 및 자궁 경부 점막의 청색증의 진단과 함께 부인과 학적 검사, 자궁의 증가 및 아픔, 가능한 전이.
방사선 진단에는 초음파, 도플러 그래피, 혈관 조영술, 자기 공명 영상 (MRI) 및 X- 레이 컴퓨터 단층 촬영 (CT)이 포함됩니다.
초음파 및 dopplerography는 유익하고, 간단하고, 믿을 수 있고 간, 신장 및 난소로의 전이뿐만 아니라 낭성 및 침습성 표류성 암종 및 진단에 사용될 수 있습니다. 비 침습적이며 무해하므로 화학 요법의 효과를 모니터링하는 데 없어서는 안될 요소입니다. 대조 혈관 조영술은 특히 자궁 내막 및 영양 모세포의 근막을 긁어내는 부정적인 조직 학적 증거가있는 경우에 융모막 암의 진단을 명확히 할 수 있습니다.
검사하는 방법?
누구에게 연락해야합니까?
치료 영양 융기 질환
Trophoblastic 질병은 먼 전이의 존재에서조차 화학 요법을 가진 경화의 고 빈도에 의해 특징 인 악의적 인 질병의 희소 한 모양의 한개,이다.
Trophoblastic 질병의 치료의 주요 방법은 독립적으로 및 복합 요법 모두에서 사용되는 화학 요법입니다. Trophoblastic 질병의 개인적인 모양의 복잡한 처리에서, 수술과 방사선 요법은 이용된다.
방광 미끄럼 방지의 원리
- 자궁을 긁어서 자궁 협착 제 (임산부를 정맥 내로 투여하는 등)의 임명으로 진공 포부 또는 vesical drift 제거.
- 자궁 경부 절제술, 큰 출혈, 자궁 비우기 조건이없는 자궁 적출술. 임신을 계속하는 여자의 내키지 않음. Teko-luteal cysts가있는 난소는 제거되지 않습니다.
- 스키드 제거 후, 관찰은 2 년 동안 수행된다 (한 달에 1 번 뇨에서 융모 성 성선 자극 호르몬의 함량을 모니터링).
- 예방 적 화학 요법 (메토트렉세이트)는, 진공 흡인을 사용하여 포상 기태를 비우는 후 다음과 같은 조건에서 수행 : 40 세 이후 연령은, 불균형의 자궁 크기 용어 추정 임신, 포상 기태 사이의 낭종을 루테인의 존재는 인간 융모의 높은 수준은 후 20,000 IU / ml의 성선 자극 호르몬 2-3 피난 또는 침습적 드리프트, 인간 융모 성 생식선 자극 호르몬의 수준을 동적으로 제어 부족 수술 후.
Chorion carcinoma의 치료 원리
- 일차 화학 요법 (메토트렉세이트, 액 티노 마이신 D, 클로람 - 부틸, 6- 메르 캅토 퓨린, 아드리아 마이신, 백금 제제 및 알칼로이드).
- 외과 적 치료. 징후 : 풍만한 자궁 출혈, 천공하는 종양의 경향, 자궁의 큰 크기, 진행중인 화학 요법에 종양의 저항. 수술의 양 : 전이가없는 종양이있는 젊은 여성에서 - 부속기가없는 자궁의 절제, 40 년 후 - 부속기가있는 자궁의 절제.
- 추출물은 chorionic 성선 자극 호르몬에 대한 3 가지 음성 검사 후 1 주 간격으로 실시합니다.
- 관측. 3 개월 이내. 융모 성 성선 자극 호르몬 (2 주에 1 회)의 역가를 결정한 후 6 개월에 2 년 이내에 1 회. 가슴의 방사선 사진 촬영 3 개월에 1 번. (1 년 이내). 피임 (COC)은 일년 내내 권장됩니다.
치료 요법의 선택은 현재 WHO 규모에서 화학 요법에 대한 종양 저항성 발병의 위험을 고려하여 수행됩니다.
WHO 척도에 따르면 낮은 저항 (5 점 미만), 중등도 (5 ~ 7 점), 높은 점 (8 점 이상)으로 저항 발달 위험이 3 단계로 나타났다.
화학 요법 종양에 저항을 개발의 위험이 낮은 (최대 3cm, 자궁 종양의 값없이 전이, 작은, 혈청 후 4 개월 질병 기간에 hCG의 낮은 수준). 메토트렉세이트 또는 닥 티노 마이신을 사용 monochemotherapy "최초의"라인을 수행한다. 효능 monochemotherapy은 68.7 ~ 100 %의 범위.
화학 요법에 대한 종양 저항의 초기 징후는 1 주 간격으로 두 번의 반복 분석으로 혈청 내 CG의 감소 또는 증가가 없다는 것입니다.
화학 요법에 대한 chorion carcinoma 내성 결정을위한 WHO 규모
|
위험 요소 |
포인트 수 |
|||
|
0 |
1 |
2 |
3
|
|
|
나이, 년 |
최대 39 |
39 세 이상 |
||
|
이전 임신의 결과 |
울퉁불퉁 한 표류 |
낙태 |
출산 |
|
|
간격 *, 월 |
4 이하 |
4-6 |
7-12 |
12 세 이상 |
|
수준 ХГ, МЕ / л |
10 미만 ** |
10 3 -01 4 |
10 4 -10 5 |
10 이상 5 |
|
혈액 그룹 |
0 또는 A |
B 또는 A B |
||
|
자궁 종양을 포함하여 가장 큰 종양 |
3cm 이하 |
3-5 센티미터 |
5cm 이상 |
|
|
전이의 지방화 |
비장, 신장 |
위장관, 간 |
두뇌 |
|
|
전이의 수 |
1-3 |
4-8 |
8 이상 |
|
|
이전 화학 요법 |
1 가지 준비 |
2 세포 분열증 이상 |
||
- * 이전 임신의 끝과 화학 요법의 시작 사이 간격.
- ** 낮은 수준의 융모 성 성선 자극 호르몬은 태반 부위의 영양 결핍 성 종양과 함께 발생할 수 있습니다.
저항성 형태의 종양을 가진 환자의 치료를 위해 다양한 약물 요법 (2 호)이 투여되는 약물의 양과 코스의 빈도가 증가함에 따라 사용됩니다.
종양의 저항의 개발의 중간 및 높은 위험에 (전이의 존재 이상 3cm의 종양의 크기, 인간 융모 성 성선 자극 호르몬의 높은 수준, 4 개월 이상에 대한 증상의 기간, 곧 출생 후 질병의 모양은) 각종 제도에 결합 된 화학 요법을 적용 MAC (메토트렉세이트, 닥 티노 마이신, hlorambutsin) ; EMA-CO (에토 포 시드, 닥 티노 마이신, 메토트렉세이트, 빈 크리스틴, 시클로 포스 파 미드, 류코 보린.) SNAMOSA (히드 록시 우레아, 닥 티노 마이신, 메토트렉세이트, 류코 보린, 빈 크리스틴, 시클로 포스 파 미드, 독소루비신); PVB (시스플라틴, 빈 블라 스틴, 블레오 마이신) ENMMAS (에토 포 시드, 히드 록시 우레아, 닥 티노 마이신, 메토트렉세이트, 빈 크리스틴 (vincristine)). 두 번째 라인의 준비 중 가장 효과적이고 독성이 적은 조합은 EMA-CO입니다.
종양의 저항성 병소의 치료를 위해서는 수술 적 제거와 2 차 항암 화학 요법의 병용이 중요합니다. 먼 전이가있는 경우, 전체 뇌에 방사선 요법을 병합 한 복합 화학 요법이 뇌에서 시행됩니다. 방사선 요법은 매개 변수로 전이 할 때 가능합니다.
따라서 외과 적 치료 및 방사선 요법이 추가적인 치료 방법입니다.
의약품
예방
버블 드리프트 후 환자의 임상 시험은 4 년간 수행됩니다. 그녀는 조기 진단이 가능 horionkartsinoma에 대한 napraachena 다음과 같습니다 월경주기의 제어, 피임 2 년간, 일반 검사 및 부인과 검사, 혈청 I마다 한 번씩 2 주 hCG를 결정합니다. 지표의 정상화 이전에 그리고 6 주마다. 처음 6 개월 동안 그리고 매 8 주마다. 향후 6 개월 이내에
4 개월에 1 번. - 2 학년과 3 학년과 4 학년에 1 년에 한 번; 2 주 후에 초음파의 골반 장기 및 방사선 촬영. 버블 드리프트 후 처음 2 년 동안 일년에 한 번 피난했다. 버블 드리프트 후에 예방 화학 요법을받은 환자는 첫 3 개월 동안 다음 관찰 기간을 권장합니다. - 2 주에 1 회, 3 개월 이내에. - 매달, 추가 - 지정된 체계 하에서.
환자 horionkartsinoma의 임상 시험은 5 년간 개최도 유지 보수 menogrammy, 2 년간 피임, 유방 검사와 일반 검사, 골반 검사, 첫 해 매월 혈청 hCG의 수준의 결정, 3 개월, 1 시간이 포함됩니다. 2 년 동안, 4 개월에 1 번. 3 학년 때는 4 회, 5 학년 때는 2 회, 1 년에 한 번. 골반 장기의 초음파 검사와 폐의 혈관 성형술 또는 폐동맥 혈관 성형술. 2 개월에 1 번. 첫 해에는 1 년에 1 회, 또 다른 한 번은 1 년에 1 번 관찰한다.


